
厚生労働科学研究費補助金(障害者政策総合研究事業)
「精神保健医療福祉施設におけるトラウマ(心的外傷)への対応の実態把握と指針開発のための研究」研究班
研究代表者
西 大輔 東京大学大学院医学系研究科精神保健学分野
分担研究者
宮本 有紀 東京大学大学院医学系研究科精神看護学分野
神庭 重信 一般社団法人日本うつ病センター/飯田病院
竹島 正 大正大学地域構想研究所/川崎市総合リハビリテーション推進センター
亀岡 智美 兵庫県こころのケアセンター
臼田 謙太郎 国立精神・神経医療研究センター精神保健研究所公共精神健康医療研究部
研究協力者
小竹 理紗 東京大学大学院医学系研究科精神看護学分野
川野 雅資 心の相談室 荻窪
大岡 由佳 武庫川女子大学
大津 絵美子 吉祥寺病院
松村 麻衣子 ハートランドしぎさん
第1版 2021 年3 月31 日
目次
理論編
1.トラウマとは
2.どのくらいの人がトラウマを体験しているか
3.トラウマ直後の反応
4.PTSD の症状
5.トラウマケアの3段階
6.トラウマインフォームドケアの視点1:「3つのE」
7.トラウマインフォームドケアの視点2:「4つのR」
8.トラウマインフォームドケアの「6つの主要原則」
実践編
9.役に立つかもしれない声かけ
10.患者さんへの具体的な対応
11.治療環境の整備
12.支援者のセルフケア
13.支援者が働く環境の整備
はじめに
このガイダンスの目的 ―トラウマインフォームドケアとは―
このガイダンスは、みなさんと一緒に「トラウマインフォームドケア=こころのケガに配慮するケア」について考えるために作られました。
これまでの研究から、私たちが思っている以上に多くの人が、トラウマとなるような体験をしていることが分かっています。
トラウマ体験があるからと言ってすべての人が心的外傷後ストレス障害(PTSD)のような精神疾患を発症するわけではなく、トラウマに特化したケアが必要になるわけではありません。しかし、精神疾患の診断がつかなくても、トラウマの影響は私たちの感情や行動や身体的反応のパターンとして残っていることが珍しくありません。
そもそも、どの体験が自分にとってトラウマになっているのか、それが自分にどのような影響を与えているのか、私たちはしばしば自分自身でもよく分かっていません。また、自分からトラウマ体験を話す人はあまりいませんから、自分以外の誰がどのようなトラウマ体験をしているのかも、通常は知ることができません。
トラウマインフォームドケアは、トラウマ体験を聞き出だそうとするものではなく、トラウマ体験があると分かっている人にだけ特別なケアを提供しようとするものでもありません。すべての人にトラウマ体験の影響があるかもしれないということを念頭に置いてケアを行おうとする考え方です。つかみにくくて、語られにくい、でもとても多くの人が経験しているものだから、みんながトラウマ体験を持っていることを前提にして考えてみよう、ということです。
私たちは、トラウマインフォームドケアのことを「こころのケガに配慮するケア」と呼び、トラウマ体験の影響を念頭に置いた物の見方をすることを「トラウマのメガネをかける」と呼んでいます。
このガイダンスは、動画とともに活用することで、読んでいただいた方が「トラウマのメガネをかけやすくなる」ことを目指して作られました。「トラウマのメガネをかける」ことで、私たちのケアや、組織・社会のあり方が少しずつ変わっていくと私たちは考えています。私たちと一緒に、トラウマインフォームドケアについて学びを深めていただけると大変うれしく思います。
理論編
1.トラウマとは
「トラウマ」は日常会話でも何気なく使っている言葉だと思いますが、ここで改めて「トラウマ」が何を意味するかを考えてみましょう。
「トラウマ」にはいくつかの意味があります。狭い意味での「トラウマ」は、実際に危うく死にそうになったり、重傷を負ったり、性的暴力を受けたりする出来事のことを指します。たとえば、災害や暴力被害、身体的・性的虐待を受けること、それらを直接目撃することなどです。これはアメリカ精神医学会の診断基準で定められている定義で、PTSD(Posttraumatic stress disorder: 外傷後ストレス障害)の診断には、この狭い意味での「トラウマ」を体験していることが前提になります。
一方、少し広い意味での「トラウマ」は、本人にとって身体的または感情的に有害で、長期的な影響を与える体験を含みます。たとえば、子どもの頃の両親の別居、家族の精神疾患、家族の自殺、貧困、いじめなども広い意味での「トラウマ」に含まれます。そして、私たちの動画では、この広い意味での「トラウマ」を「こころのケガ体験」と呼んでいます。
トラウマとこころのケガ

どんな体験がこころのケガ体験になるかは個人によって異なりますが、様々な体験がこころのケガになり得ます。そして、広い意味での「トラウマ」でも、私たちの心身の健康に少なくない影響を及ぼすことがこれまでの研究で分かっています。ですから、すべての人が「トラウマ」を経験していることを念頭に置いたトラウマインフォームドケアが、非常に重要なのです。
2.どのくらいの人がトラウマを体験しているか
日本では、国民の約60%が生涯に1 回以上、狭い意味での「トラウマ」を経験していることが報告されています。広い意味での「こころのケガ体験」になるとこの経験者の割合はさらに大きくなると考えられます。
また、精神科医療を利用されている方では、狭い意味での「トラウマ」を経験している人が94%に上るという報告もあります。
自分の「トラウマ」について、自ら進んで誰かに話す方は少ないので、これほどまでに「トラウマ」を体験している人が多いということに普段はなかなか気づきません。しかし、精神科医療機関で出会う方々のほとんどすべてがトラウマやこころのケガを経験されていると考えておいたほうがよさそうです。また、支援者自身が何らかのトラウマやこころのケガを体験していて、それが支援の仕方などに影響を与えていることも決して珍しいことではありません。
また、医療の場ではトラウマやこころのケガがいたむきっかけ(もしくはそれ自体がトラウマやこころのケガ)となりうる出来事があることもわかっています。
| 患者 | 支援者 |
| 暴言や非援助的な態度をうける | 暴言や非難をうける |
| 隔離や身体拘束をされる/されている人を見る | 隔離や身体拘束をする/見る |
| 閉鎖病棟への入院 | 患者に十分なケアができない |
| やむを得ず薬を飲む | 患者のトラウマ体験を聞く |
| 他の患者の泣き声や叫び声、暴力行為を見る/聞く | 患者の自殺を見る/聞く |
| 身体的暴行や性的被害をうける/見る | 身体的暴行や性的被害をうける/見る |
これらのような、自分が無力だと感じる、自分はこの状況をコントロールできない、選択の余地がないと感じる状況に置かれることは患者側にも支援者側にも起こっています。
3.トラウマ直後の反応
一般的に私たちは恐怖を感じたとき、闘う(Fight)、逃げる(Flight)、固まる(Freeze)という3 つの反応のいずれかをとることが多いです。この3 つの反応を、それぞれの英語の頭文字を取り、「3 つのF」とも呼びます。トラウマやこころのケガを経験した直後に起こりやすい反応です。

また、トラウマやこころのケガを思い起こさせるような出来事(リマインダー)を経験したときにも、この3 つのF のいずれかの反応が起こることがあります。たとえば、犬が怖い人は、大きい犬とすれ違うとき固まってしまうかもしれません。また、子どもの頃に親からたたかれて固まってしまっていた人が、今度は親になって自分の子どもが泣き叫んでいる場面で、子どもをたたいてしまうことがあるかもしれません。これは、目の前で自分の子どもが泣いている状況を見て、自分自身が子どもの時に泣いていた状況がフラッシュバックして「闘う」という反応が起き、結果的に自分の子どもをたたいてしまっていた、というふうに理解することもできます。
このように、トラウマやこころのケガ、あるいはそれを思い起こさせるような出来事の後に、この3つのF の反応が出やすいということを知っておくと、様々なところで役に立つことがあります。

4.PTSD の症状
トラウマを体験した後に残る長期的な影響の1 つにPTSD があります。PTSD の症状には、侵入(=再体験)、回避、気分と認知の陰性変化、過覚醒-の4つがあります。
侵入(=再体験)とは、自分の意思とは関係なく、その時の記憶や心理反応や身体反応がよみがえってきてしまうものです。その時の映像や、音や声、皮膚感覚などがよみがえるフラッシュバックが有名です。記憶を思い出していないのに、否定的な感情だけがよみがえってくるような場合もあります。その他にも、トラウマに関連した悪夢、トラウマ体験を思い出したときに気持ちが動揺したり、動悸がしたり、汗をかいたりする、といった症状も侵入(=再体験)に含まれます。本来、無害な刺激が、その人の文脈の中でトラウマを思い出すきっかけとなることがあります。
回避とは、トラウマのことを思い出したり、考えたりすることを避けるというものです。たとえば、トラウマの記憶を思い出したくないのでお酒を飲んで忘れようとする、トラウマを思い出させる場所を避けて買い物に行く、といった具体例が考えられます。トラウマを思い出させるものを避けるために、家の中に引きこもってしまう方もいらっしゃいます。
認知と気分の陰性変化とは、持続的で過剰に否定的な信念のことです。たとえば、「虐待されたのは私のせいだ」といった自分に対する否定的な信念、「他人は決して信じることができない」といった他者に対する否定的な信念、「この世界は安全ではない」といった世界に対する否定的な信念などです。また、様々なことに関心や興味を持てなくなったり、以前は楽しめていたことが楽しめなくなったりすること、他者から孤立している感覚を感じること、幸福感や優しさなどの感情が持てないことなどもこの症状に含まれます。
過覚醒とは、イライラ感や過剰な警戒心、過剰な驚愕反応のことです。たとえば、現実の危険はないのに過度に警戒する、電話が鳴る音やドアが閉まる音などに極端に驚く、眠れない、などです。危険をかえりみない行動(飲酒運転など)や、自傷行為、集中困難などもこの症状に含まれます。
これらの症状があることで、他者と安定した関係を築くことが難しくなっていることも決して珍しくありません。むしろ、PTSD の4 つの症状よりも対人関係上の問題が目立つ場合もあります。また、PTSD は狭い意味での「トラウマ」を経験していることが診断の前提ではありますが、実際には広い意味での「こころのケガ」を経験した後にも、これらの症状の一部が認められることがあります。
トラウマやこころのケガの後には、PTSD だけでなく、うつ病をはじめとする数多くの疾患が発症することがありますが、PTSD の症状を知っておくことはトラウマのメガネを使うときにとても役立ちます。
PTSD(Posttraumatic stress disorder: 外傷後ストレス障害)の症状
侵入(再体験)
- トラウマ体験を今体験しているかのようにありありと思い出たり、感じたりする
- トラウマ体験に関連した悪夢を見る
- トラウマ体験を思い出したときに、気持ちが動揺する/動悸がする/汗をかく
回避
- トラウマ体験に関して、思い出したり、考えたりすることを避ける
例)思い出したくないので、お酒を飲んで忘れる - トラウマ体験を思い出させるものを避ける
例)過去の体験を思い出させる場所を避けて買い物に行く
認知と気分の陰性変化
- 持続的で過剰に否定的な予想・
例)二度と誰も信じられない・虐待されたのは私のせいだ - 関心や興味を持てなくなる・
例)前は楽しめたことが楽しめない - 他者から孤立している感覚・
例)自分と世の中との間に薄い膜があるように感じる - 幸福感や優しさなどの感情が持てない
過覚醒
- イライラ感
- 過剰な警戒心
例)現実の危険はないのに過度に警戒する - 不意に襲ってくる刺激に極端に驚く
例)電話が鳴る音に驚き、飛び上がる - 睡眠障害
- 無謀な行動
例)危険運転、アルコールや薬物の過剰使用、自傷や自殺行為 - 集中困難
例)長時間の会話についていけない

5.トラウマケアの3段階
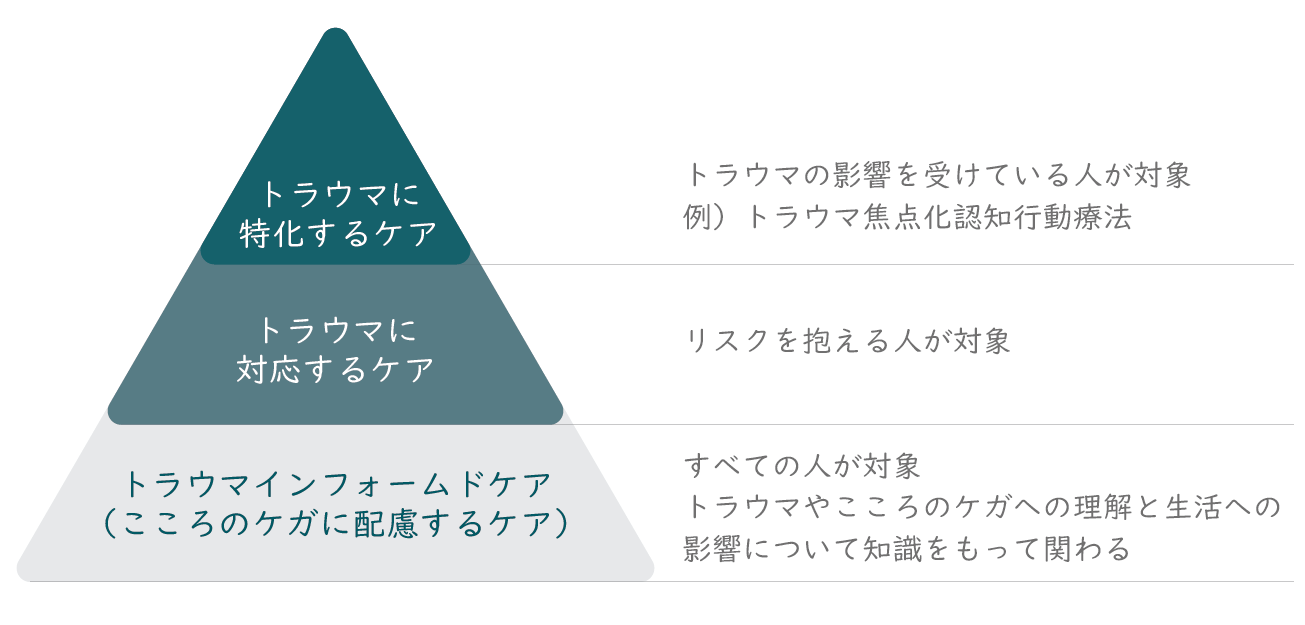
トラウマケアには、上の図のピラミッドのような3つの段階があると言われています。
上から1段目は、トラウマの影響を受けている人が対象となるトラウマに特化するケアです。たとえば、トラウマ焦点化認知行動療法などがあります。
上から2段目は、リスクを抱える人が対象となる、トラウマに対応するケア。たとえば、何かをきっかけにトラウマの記憶がよみがえり、過呼吸を起こしている人に安心するような声がけと安全な環境を提供することなどです。
そして上から3 段目がすべての人が対象となる、トラウマインフォームドケアで、トラウマやこころのケガへの理解と生活への影響について知識を持って関わることです。
このようにトラウマケアは3 段階に分けて整理することができ、トラウマ体験があるすべての人にトラウマに特化するケアが必要なわけではありません。
トラウマインフォームドケアは、トラウマ体験があると分かっている人にだけ提供するケアではなく、すべての人にトラウマやこころのケガ体験の影響があるかもしれないと考え、トラウマのメガネも持っておく、ということが大事なポイントです。
6.トラウマインフォームドケアの視点1:「3つのE」
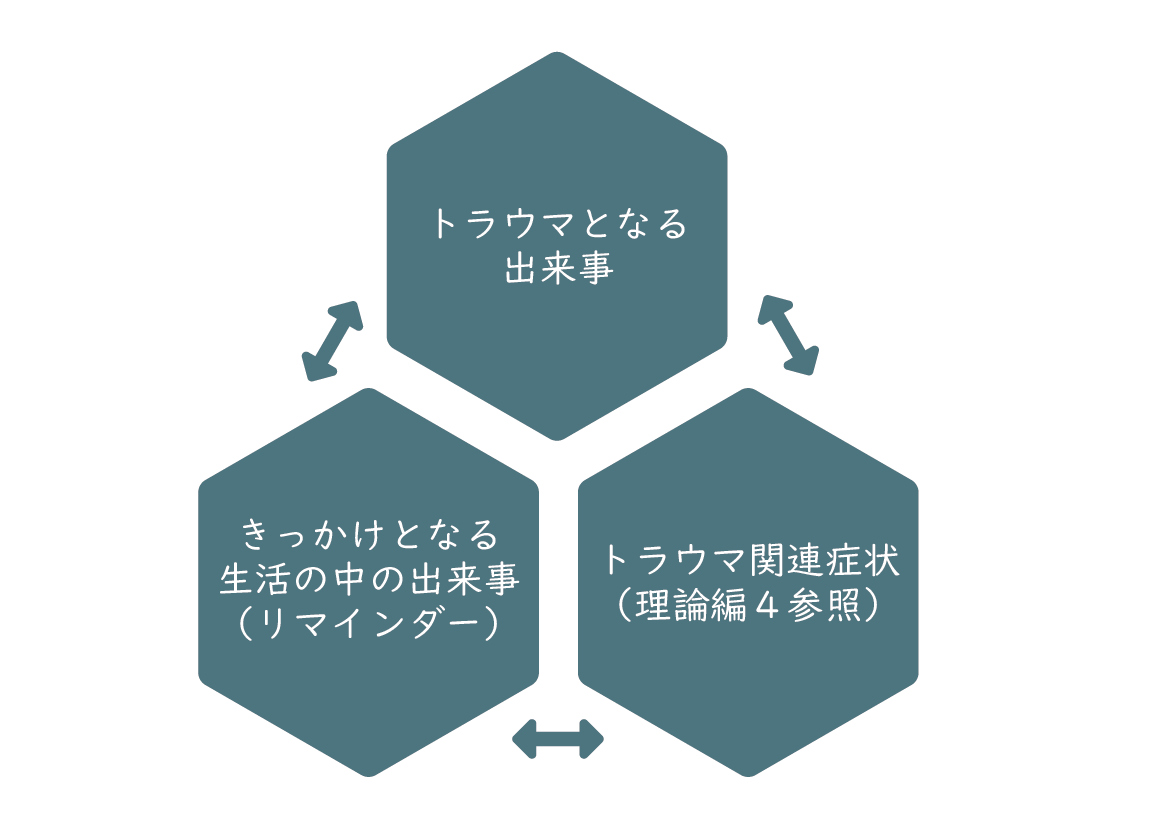
トラウマインフォームドケアでは「3つのE」を理解することが重要とされています。トラウマとなる出来事(Events)があったとき、出来事をどう体験(Experiences of Events)したか、それによって本人にどのような影響(Effects)が出ているか、について理解することが重要という意味です。
実際の支援の現場では、トラウマとなる出来事や本人の主観的な体験は語られないことが少なくありません。その場合は、影響(Effects)、つまり目の前の患者さんの状態像を見て、過去にその人が体験したかもしれない出来事や、その出来事を思い出すきっかけとなった直近の出来事(リマインダー)を想像する必要があります。その想像ができるようになるために、上述のトラウマ直後に起こりやすい反応や、PTSD の症状を知っておくことは非常に重要です。
トラウマインフォームドケアでは、本人のトラウマ体験を聞き出すことは目的とは考えていません。したがって、具体的にどのような出来事があったかを無理やり聞き出そうとする必要はありません。しかし、もし安全な場や信頼関係が築かれた後に本人からトラウマ体験について語られることがあれば、それは本人の理解を深める上で重要な情報になります。
7.トラウマインフォームドケアの視点2:「4つのR」
トラウマインフォームドケアでは、「4 つのR 」の視点も重要であるとされています。「4 つのR」とは、トラウマの広範な影響と回復の可能性を理解(Realize)し、トラウマの影響で出現しているかもしれない症状のサインに気づき(Recognize)、トラウマに関する十分な知識を統合して対応(Respond)し、再トラウマ化を防ぐ(Resist Re-traumatization) -という意味です。
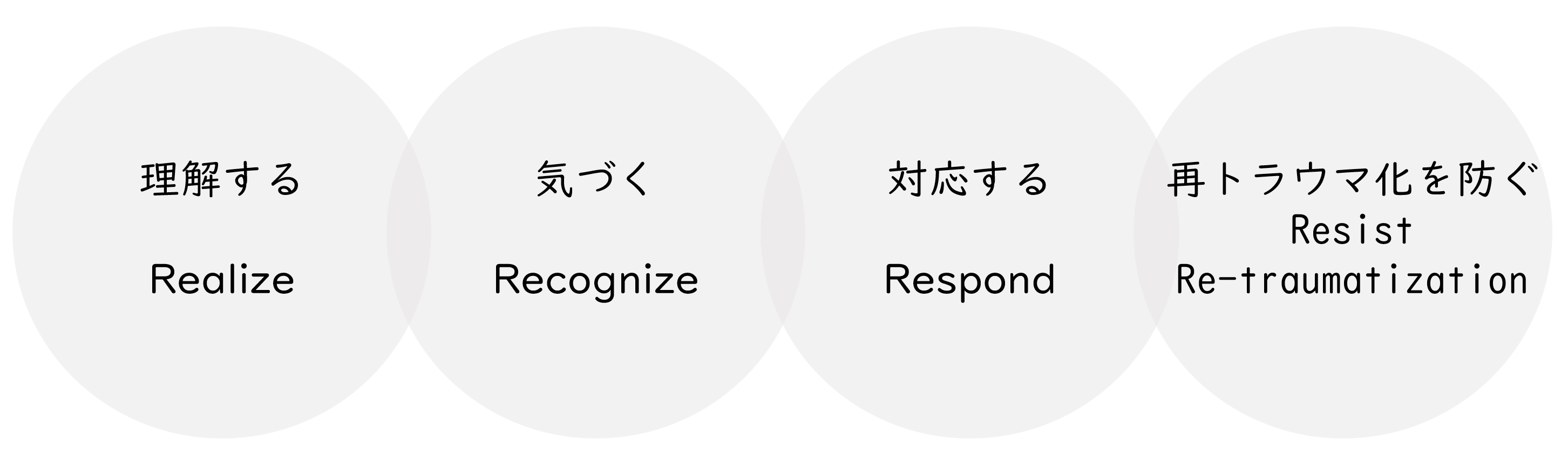
1 番目のR である理解するに関しては、このガイダンスや動画研修などでトラウマインフォームドケアの知識を得ることが直接役に立ちます。
2 番目のR である気づくに関しても、研修を受けることは役に立ちます。加えて、先述の三角形を意識しながら普段の支援に取り組むことで、気づきの力が高まると考えられます。
3番目のR である対応するに関しては、2番目のR で気づきを得られていることがまず重要です。い
ま目の前で起こっている反応や症状が過去のトラウマ体験の影響かもしれないと気づいていることは、慌てずに適切な対応をとることを助けてくれます。過去に大変な経験をしたことがあって、それをいま思い出しているとしたら、取り乱してしまうのは無理もないことですね、というように本人の反応が妥当であると認めること(ノーマライジング)も役立ちます。その上で、深呼吸をしたりして落ち着き、いまここは安全な場であることを思い出し、本人が自分自身をコントロールできるようになることをサポートします。
4 番目のR である再トラウマ化を防ぐに関しては、次に述べる「トラウマインフォームドケアの6 つ
の主要原則」を意識することが役立ちます。患者さんと支援者の安全を守ること、情報の透明性を確保して信頼関係を築くこと、患者どうしのサポートを促進すること、患者と支援者が意思決定などの際に協働することを意識すること、それぞれの人が強みやストレスを乗り越える力を持っていると信じること、文化の違いや性差などによって何らかの格差が生じていないかどうかに敏感になること、これらはすべて再トラウマ化の防止に役立つと考えられます。
8.トラウマインフォームドケアの「6つの主要原則」
トラウマインフォームドケアには「6 つの主要原則」と呼ばれているものがあります。
- 安全
- 信頼性と透明性
- ピアサポート
- 協働と相互性
- エンパワメント・意見表明・選択
- 文化・歴史・ジェンダーに関する問題
「安全」は、このなかでも最も重要なものかもしれません。これには、患者さんなど支援を受ける方の安全だけでなく、支援者の安全も含まれます。物理的・身体的な安全ももちろん重要ですし、こころのケガを打ち明けても馬鹿にされない、本人の許可なく他言されない、といった精神的な安全も非常に大切です。
また、「信頼性と透明性」に関しては、情報の格差はパワーの格差につながります。支援者が必要な情報を必要なタイミングで相手に伝えることは、「協働」作業をする上での土台の一つになります。
「ピアサポート」「エンパワメント」は、患者さんなど支援を受ける立場にある人が、自身のことについては一番分かっていて、ストレス体験を乗り越えるための力も持っているということを前提にした考え方です。
さらに、ここに挙げられた6 つの要素は単独で存在するわけではなく、お互いに影響し合っています。たとえば、「身体的処置をする前に声をかけ、可能な範囲で患者さんと相談してやり方を決める」という実践を考えると、この中には患者さんの安全が守られること、様々な処置の方法について事前に説明すること(透明性)、患者さんに意見を表明してもらい、自分の意思で選択してもらうことを目指すこと(エンパワメント)、そのプロセスを支援者がサポートすること(協働)、などが含まれていることが分かります。
それぞれの状況における実践を考えるときに、この6 つの主要原則を思い出すと、トラウマインフォームドケアの考え方をより踏まえた実践になるのではないかと思います。

実践編
9.役に立つかもしれない声かけ
トラウマインフォームドケアは、多くの方にトラウマやこころのケガ体験があるかもしれないと考え、そのことを念頭に置いてケアを行おうとする考え方ですので、直接的に相手の方のトラウマやこころのケガ体験の内容を確認することが必要なわけではありません。
トラウマ体験後の方に対応する際に、ノーマライジングという方法が用いられることがあります。具体的には、
「あなたはいま、普段とは違う症状を感じているかもしれないけれど、それは異常な出来事を経験した後の正常な反応です」
「そういうことがあったのなら、あなたがそのように感じるのも無理はないですよね。」
「もし私があなたの立場でも、同じように感じると思います」
といった言葉を、相手の方の話を聴いた上で、かけることです。これらの声がけは、過去のこころのケガ体験の影響で現在困っている相手をサポートする際にも役立つことがあります。
また、相手が相談にこられたとしたら、そのこと自体を評価して
「相談するのは勇気のいることですよね、よく相談にこられましたね」
「話してくれてありがとうございます」
といった言葉を返すことも、相手との関係を築く上で役立つことがあります。
それから、「いつ」「どうやって」といった疑問詞を使った質問も、相手にかかる負担が少ない質問と言われています。たとえば、
「そう感じているのはいつからですか?」
「特にそう感じるのはどんなときですか?」
「これまでに大変なことがあったときは、どうやって乗り越えてこられたのですか?」
「調子がよくない中でも何とかやれているのは何があるのでしょう?」
といった質問です。
ここまでいくつかの例を紹介してきましたが、もちろん、こういった言葉さえ使っていれば大丈夫、というわけではありません。本当にそう感じたときに、これらの言葉が自然に出ると一番よいのではないかと私たちは考えています。また、ときには言葉以上に、じっとそばにいようとする姿勢など、言葉以外の要素が重要になることもあるでしょう。

10.患者さんへの具体的な対応
患者さんにどのような対応することが、トラウマインフォームドケアになるのでしょうか?
実は、トラウマインフォームドケアという言葉を意識していなくても、現在行っているケアや取り組みが既にトラウマインフォームドケアになっている、ということは少なくないと思います。
トラウマインフォームドケアの具体例として、以下のようなものがあります。
- 大きな声や音が苦手な患者さんが、なるべく静かに過ごせるよう部屋を調整した。
- 火災訓練時のサイレンの音が怖いという患者さんに、火災訓練が始まる前に一緒に病棟外へ出て庭で過ごした。
- 患者さんにはお風呂の共同利用をお願いしているが「どうしても大勢の人と一緒にお風呂に入れない」と相談された方の言葉を受け止め、お風呂の時間をずらして対応した。
- 身体拘束の必要性を患者さんに説明するときは、何かをしながらではなく、目線を合わせて説明した。
子どもの頃に怒鳴り声を聞いたりしたことなどによって、大きな声や音が苦手な方は少なからずいらっしゃいます。また見過ごされがちですが、裸になる入浴に関しては、学校時代のいじめの記憶とつながったり、性の問題とつながったりすることがあります。ここで挙げた「大きな声や音を聞く」「入浴」は、それ自体がトラウマやこころのケガとなることはあまりないと考えられますが、人によっては過去のトラウマやこころのケガを思い出すきっかけ(リマインダー)になるかもしれないということに注意が必要です。
身体拘束は、リマインダーになることもありますし、それ自体がこころのケガになることもあると考えられます。ときにやむを得ないこともありますが、そのことに十分留意して実施する必要があります。
理論編8でご紹介した「6つの主要原則」を思い出しながら、それぞれの場や患者さんに合ったトラウマインフォームドケアの実践を考えていくことができると素晴らしいと思います。

11.治療環境の整備
患者さんに安全・安心を感じていただくために、治療環境を整えることもトラウマインフォームドケアを行う上での重要な土台になります。具体例として、以下のようなものがあります。
- 注意喚起の文面を柔らかい表現に変えた。
- 注意喚起のポスターを掲示する場所や数を変更した。
- 入院や病棟案内のパンフレット、ホームページの文面をトラウマのメガネをかけて見直し、表現を変えた。
- 患者さんがひとりで落ち着きたい時に使えるようなスペースを作った。
- スタッフがひとりで落ち着きたいときに使えるスペース、休憩場所などを確保した。
- 宗教上、お祈りしたいときに使える場所やタイミングを相談しながら設定した。
たとえば、病棟内に「○○禁止!」といった張り紙がしてあったとしたら、患者さんは医療者とのパワーの格差を強く感じたり、自分にはいまの状況をコントロールする力がないと感じたり、あるいは自分が信頼されていないように感じたりするかもしれません。これが、理論編8でご紹介した「6つの主要原則」にあまり当てはまっていないことはお分かりいただけると思います。
また、トラウマやこころのケガ体験の特徴として、自分が状況をコントロールできない、ということがあります。ですからトラウマインフォームドケアでは、少しずつでもコントロール感を取り戻す、自分で選択できることを増やしていく、ということが志向されます。また、スペースの確保については安全上の理由等で簡単ではない場合も多いかもしれませんが、そのようなスペースがあると患者さんやスタッフがこころのケガを経験したとき自分を取り戻せるための助けになるかもしれません。
宗教に関しては、日本人は無宗教の人が多いと考えられがちですが、私たちは初詣やお盆、クリスマスなど様々な信仰や伝統に囲まれています。また、生活の大事な習慣として、お祈りをされる方もいらっしゃいます。限られた環境の中で、本人が大事にしていること(信仰なども含め)を安心して行える方法を一緒に考えることもトラウマインフォームドケアになり得ます。

12.支援者のセルフケア
トラウマインフォームドケアを行うためには、支援者自身のメンタルヘルスが保たれていることも非常に大切です。そのためのセルフケアとして、ここでは睡眠と感情から、「自分に気づく」ということを提案したいと思います。
まず、自分自身の本来の力を発揮したり、ストレスからの回復力を発揮したりするために、睡眠は欠かすことができません。平日と休日の睡眠時間の差が2 時間以上あるようなら、平日の睡眠時間が足りていないと考えたほうがよいと言われています。自分にとってどのくらいの睡眠時間がベストなのかを知り、なるべく睡眠時間を確保することは大切です。
ただ、多忙な毎日の中で、理想的な生活習慣を続けるというのはなかなか難しいことです。そこで、良い生活習慣を保つということと同じくらい、もしくはそれ以上に、「生活習慣を通して自分に気づく」ということが大切になります。
睡眠を例に挙げると、眠れないときに「自分はこういう時に眠りが浅くなるんだな」「平気だと思い込もうとしていたけれど、最近経験した出来事はやっぱり自分にとってストレスになっていたのかもしれないな」というように、睡眠を手掛かりにして自分自身の状態に気づくことができます。
また、感情からも自分の調子に気づくきっかけになります。たとえば、横断歩道で赤信号を待って立ち止まっているとき、普段と違ってイライラしているとしたら、精神的に疲れがたまっているのかもしれません。
自分が本調子でないときは、普段は大丈夫なことでもこころのケガを負いやすくなっていたり、または周囲の人にこころのケガを負わせやすくなっていたりすることがあります。前もって自分で気づけていれば、こころのケガを予防することにもつながります。
また、実践編9の「役に立つかもしれない声かけ」は、自分自身にかける言葉としてもしばしば役に
立ちます。
「こういうふうに感じているのはいつからだろう」
「一日の中でも、特にそう感じるのはどういうときだろう」
「こんな大変なことをどうやってやり切れたのだろう」
「こんなに調子が悪いのにそれでも何とか今日を終えられたのはどうしてだろう」
といった言葉を、ときに自分自身にかけてみるのもよいかもしれません。

13.支援者が働く環境の整備
トラウマインフォームドケアの「6 つの主要原則」は、支援者についても当てはまります。支援者にとっても、安全で、お互いに信頼し助け合えて、適切なタイミングで必要な情報が共有され、それぞれの強みが発揮できるような環境が大切ということです。
たとえば、お互いにねぎらいの声をかけ合うことは孤立感や負担感を減らすと言われています。また、こころのケガになった出来事に関して、私たち自身の気持ちに気づいたり、できたことに目を向けたり、これからチームとしてどのようなことができるかを安心できる場で話したりすることが役に立つこともあります。話し合うときには、話したくないことは無理に話さなくてよいこと、誰かを責めるものではないことの保証も必要です。
そういった環境が整備されていると、実際にトラウマやこころのケガとなるような出来事が病棟で発生したときにも、望ましい対応が取られやすいです。たとえば、暴力や暴言を受けたり、見たり、聞いたりしたスタッフへ他のスタッフが声をかけたり、自分がトラウマやこころのケガとなるような出来事を体験した時に信頼できる同僚に話を聴いてもらう、といったことも無理なく行いやすくなると思います。
それから、仕事の量や内容を調整しやすい環境を増やすこと、「この人でなければできない」という業務を減らすこと、本来業務と周辺業務を分けて見直すことも役に立ちます。これらは直接的なこころのケガへの対策ではありませんが、体にとっての睡眠と同じように、ストレスへの抵抗力の基礎となる部分が整えられていることは、何かが起こったときにも助けになりますし、こころのケガの予防につながります。

参考文献
- American Psychiatric Association. 高橋三郎, 大野裕, 染矢俊幸, 神庭重信, 尾崎紀夫, 三村將, & 村井俊哉. DSM-5 精神疾患の診断・統計マニュアル. 医学書院. 2014. pp.269-272.
- 一般社団法人日本トラウマティック・ストレス学会 .「 PTSD トピックス」. https://www.jstss.org/ptsd/, ( 閲覧日 2021 年 4 月 12 日 )
- 折山早苗, & 渡邉久美. (2008). 患者の自殺・自殺企図に直面した精神科看護師のトラウマティック・ストレスとその関連要因. 日本看護研究学会雑誌, 31(5), 5_49-5_56.
- 川野雅資 .「 トラウマ・インフォームドケア Trauma-Informed Care」. 第 1 版 . 精神看護出版 . 2018.
- Substance Abuse and Mental Health Services Administration. 大阪教育大学学校危機メンタルサポートセンター・兵庫県こころのケアセンター .「 SAMHSA のトラウマ概念とトラウマインフォームドアプローチのための手引き」. 2018 年 3 月 . https://www.j-hits.org/_files/00107013/5samhsa.pdf, ( 閲覧日 2021 年4 月12 日)
- 新山悦子, 小濱啓次, 塚原貴子, 谷口隆英, 澤原光彦, & 長尾光城. (2006). 看護師の職場における心的外傷反応の低減に認知が及ぼす影響. 川崎医療福祉学会誌, 15(2), 583-594.
- 野坂祐子 .「 トラウマインフォームドケア“ 問題行動”を捉えなおす援助の視点」. 第 1 版 . 日本評論社 , 2019.
- Cohen, L. J. (1994). Psychiatric hospitalization as an experience of trauma. Archives of Psychiatric Nursing, 8(2), 78-81.
- Cusack, K. J., Frueh, B. C., Hiers, T., Suffoletta-Maierle, S., & Bennett, S. (2003). Trauma within the psychiatric setting: A preliminary empirical report. Administration and Policy in Mental Health and Mental Health Services Research, 30(5), 453-460.
- Fisher, W. A. (1994). Restraint and seclusion: a review of the literature. The American Journal of Psychiatry.
- Kawakami, N., Tsuchiya, M., Umeda, M., Koenen, K. C., & Kessler, R. C. (2014). Trauma and posttraumatic stress disorder in Japan: results from the World Mental Health Japan Survey. Journal of psychiatric research, 53, 157-165.
- Spector, P. E., Zhou, Z. E., & Che, X. X. (2014). Nurse exposure to physical and nonphysical violence, bullying, and sexual harassment: A quantitative review. International journal of nursing studies, 51(1), 72-84.
- Switzer, G. E., Dew, M. A., Thompson, K., Goycoolea, J. M., Derricott, T., & Mullins, S. D. (1999). Posttraumatic stress disorder and service utilization among urban mental health center clients. Journal of Traumatic Stress: Official Publication of The International Society for Traumatic Stress Studies, 12(1), 25-39.
資料や研修・動画作成等にご協力下さった方一覧(五十音順)
浅岡紘季(東京大学大学院医学系研究科精神看護学分野博士後期課程)、天野勢津子(あまちゃ工房)、うたうた(ねこになりたい会)、片岡真由美(東京大学大学院医学系研究科精神保健学分野)、木田塔子、倉田真奈美(さかつるWRAP、ゆったりWRAP、絆WRAP)、上甲隼人(ビデオマッチング)、月江ゆかり(特定非営利活動法人ヒューマンケアクラブストライド)、中陦亜由美、中西三春(東北大学大学院医学系研究科精神看護学分野)、新村順子(東京都医学総合研究所)、増川ねてる(Advance level WRAP facilitator)、T.S

